【産婦人科医監修】子育て世代は要チェック、マザーキラー(子宮頸がん)とは?自覚症状はある?子宮頸がん検診の内容と注意点について
マザーキラーとも呼ばれる子宮頸がん(しきゅうけいがん)は年々患者数が増えている病気です。ママの健康維持といざというときのための早期発見にも、子宮頸がん検診を受けることが大切とされています。ここでは検査内容と受診する際の注意点、公費助成などについて解説します。(この記事は2021年10月時点の情報をもとに作成しています)
本ページはプロモーションが含まれています
この記事の監修

目次
マザーキラー(子宮頸がん)とは?
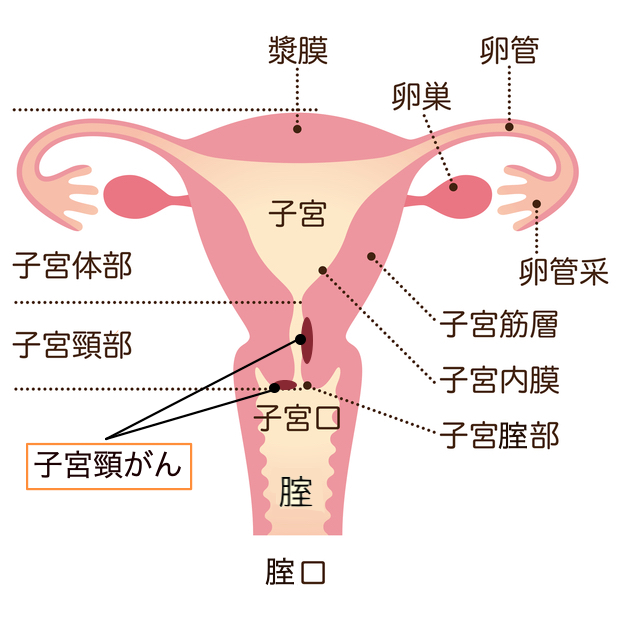
「マザーキラー」という異名を持つ子宮頸がん(しきゅうけいがん)は、子宮の入口である子宮頸部にできるがんのことをいいます。検査で発見しやすい反面、痛みや出血といった初期の自覚症状がほとんどなく、進行すると治療が難しい厄介ながんともいわれています。異常が発見されたときにはすでにがんが進行しているケースもあり、場合によっては子宮を摘出しなければならないこともあります。
マザーキラーと呼ばれる理由は、多くの女性が出産や育児をしている時期と重なる20代~40代で罹患リスクが高くなるためです。2018年の統計で子宮頸がんと診断されたのは約11,000人で、2019年には2,921人の方が亡くなっているとの報告があります(※1)。
死亡率が高くなるのは50代以降が多いとされていますが、診断数は年々増加傾向にあります。ママの健康を保つことといざというときの早期発見につなげるため、毎年、子宮頸がん検診を受け異常がないかを確認しておくと安心ですね。
子宮体がんとの違いは?

子宮頸がんと同じく子宮にできるがんに子宮体がん(しきゅうたいがん)があります。名前は似ていても、このふたつはまったく別の場所に異常が起こる病気です。
大きな違いは、がんが発生する場所です。子宮頸がんは子宮の入り口に発生するのに対し、子宮体がんは赤ちゃんが育つ場所となる子宮体部に発生します。
原因や発症しやすい年齢も異なります。子宮頸がんはウイルス感染によるものがほとんどで、20代から40代に多くなります。子宮体がんは女性ホルモンが関係していると考えられ、50代〜60代の更年期世代になると罹患のリスクが高まる傾向があるようです。
子宮頸がんの原因は?

子宮頸がんは性交によるHPV(ヒトパピローマウイルス)への感染が主な原因です。HPVは性交経験があれば50~80%以上の確率で生涯に一度は感染するといわれている一般的なウイルスです(※2)。性交経験がなければ感染のリスクは極めて低くなるといわれています。
ウイルスに感染しても約90%の人は自己の免疫が働き、ウイルスは自然消失することがほとんどです。しかし、残りの約10%の人はウイルスが体外に排出されず、数年から十数年にわたって感染状態が続きます。このような状態から数年かけて自然に回復することもありますが、なかには子宮頸がんに進行する場合があるので注意が必要です。
子宮頸がんの自覚症状はある?
がんの進み方
ウイルスに持続感染して細胞が変化すると、がんの前段階である異形成(前がん病変)という状態になります。
異形成は軽度異形成・中等度異形成・高度異形成の3つのレベルに分かれ、中等度異形成までは自然治癒する可能性があります。しかし、高度異形成に進むと、子宮頸がんに進展する確率が高くなります(※2)。
自覚症状の種類
子宮頸がんは異形成の段階では自覚症状はほとんどありません。年単位の時間をかけて粘膜の表面にできる上皮内がんになると、不正出血やおりものの異常がみられるようになります。
さらに浸潤(しんじゅん)がんまで進行すると、膀胱や直腸ががんに侵され、尿や便に血が混ざったり、下腹部が痛んだりする症状が出てきます。
初期の自覚症状がない子宮頸がんは検査を受けて見つかるケースがほとんどです。がんの早期発見のためにも、検査を受けることが重要です。
浸潤がん…がん細胞が周囲の組織に入り込むこと
子宮頸がんと診断された場合
子宮頸がんと診断された場合、がんの広がり具合によって4つのステージ(病期)にわけることができます。治療方法としては、ステージや患者それぞれの事情・希望によって変わってくることがほとんどです。各ステージにおける治療法や生存率については以下の通りです。
・ステージ I(I期)
がんの広がり:子宮頸部のみ。他の部位への広がりはない。
5年生存率:90~95%
治療方法:手術
・ステージ II(II期)
がんの広がり:子宮頸部を超えて広がる。骨盤壁や腟の下部3分の1には達していない。
5年生存率:80%前後
治療方法:手術、放射線治療、抗がん剤治療
・ステージ III(III期)
がんの広がり:骨盤壁まで、あるいは腟壁の下部3分の1まで広がる。
5年生存率:60%前後
治療方法:放射線治療、抗がん剤治療
・ステージ IV(IV期)
がんの広がり:小骨盤腔(しょうこつばんくう)を超えて広がる。
または膀胱、直腸(肛門の手前の腸の部分)の粘膜に広がる。
5年生存率:20%前後
治療方法:放射線治療、抗がん剤治療
子宮頸がん検診とは?
子宮頸がん検診の内容
日本では自治体や健康保険組合が実施する健康診断の中で、子宮頸がん検診が行われています。腟から綿棒や先にブラシがついた専用の器具を入れ、子宮の入り口の細胞を採取してがん細胞などがないかを顕微鏡で確認します。この検査を細胞診(さいぼうしん)といいます(※4)。
細胞診で異常が認められた場合、さらに詳しく調べるための精密検査が必要です。精密検査ではコルポスコープ(腟拡大鏡:ちつかくだいきょう)を使って子宮頸部の粘膜を観察し、異常があれば組織を採取して悪性の腫瘍かどうかを判断します。
細胞診の検査結果によっては、HPV検査を行うことがあります。HPVというウイルスは高リスク・低リスクに分けられます、このふたつのうち高リスク型HPVが子宮頸がんの原因となるウイルスとされ、HPV検査では高リスク型HPVの有無を確認します。HPVは100種類以上の型が確認されており、HPV検査はがん化するリスクの判断に有効です。
子宮頸がん検診の注意点
子宮頸がん検診を受けるときは生理中は避け、生理が重なった場合は都合のつく別の日に検査を受けることをおすすめします。最終月経や生理周期についてメモしておくと問診がスムーズです。妊娠中の人や妊娠の可能性がある人は、事前に医師に相談してくださいね。
検査では腟内の細胞を採取するため、一時的に出血することがあります。おりものシートやナプキンを用意しておくと安心です。出血は検査後1〜2日で治ることがほとんどですが、出血が一週間以上続いたり出血の量が増えたりするときは医師の診察を受けることが大切です。
検査を実施する医療機関や自治体によっては、検査の4~5日前からの性交と腟洗浄を控えるよう推奨しています。検査後の対応が気になる場合は医師に確認すると安心ですよ。また、検査では下着を脱ぐため、スカートでの受診がおすすめです。
自治体のクーポンを利用しよう
子宮頸がん検診は、ほとんどの自治体で助成を行っています。住民票がある自治体に申請して受診券(クーポン)の発行を受けましょう。
受診券があると検査費用の助成を受けることができ、自己負担金が減額されます。受診券の申請時期は自治体により異なるので各窓口で確認してください。
検診の対象となるのは、20歳以上の女性で前年度に子宮頸がん検診を受診していない人です。自己負担金額は実施医療機関により異なりますが、1,000円前後であることが一般的です。生活保護世帯や住民税の非課税世帯は申請により費用が免除されます。
子宮頸がんワクチンとは?
ワクチンの種類と予防効果
子宮頸がんワクチンは子宮頸がんの主な原因とされるHPVへの感染を防ぐもので、一般的にはHPVワクチンと呼ばれます。
日本ではサーバリックスとガーダシルの2種類のワクチンが使われています。サーバリックスはHPV16型と18型、ガーダシルは16型と18型に加えて良性のいぼの原因となる6型と11型の感染を予防する効果があります。それぞれの接種間隔は異なりますが、2種類とも合計3回の接種が行われます。2021年には6,11,18,31,33,45,52,58型に対するワクチンであるシルガード9が承認されました。
HPV16型と18型は子宮頸がん全体の約50~70%の原因とされているため、ワクチンには同等の予防効果が期待されています(※5)。しかし、このふたつの型以外が原因で起こる子宮頸がんもあるため、予防接種をしていたとしても適切な時期に定期的な検査を受けるよう心がけてくださいね。
ワクチンの対象年齢
HPVワクチンは性交前に接種することが望ましく、定期接種の対象となるのは小学校6年~高校1年相当の女子です。対象年齢に近い子どもがいる場合は、接種についてあらかじめ話し合っておきたいですね。
ワクチンのメリットとデメリット
ワクチンを接種すると接種部位の痛みやかゆみ、頭痛や発熱などの症状が現れることがあります。ごくまれに重いアレルギー症状や神経系の症状がみられるケースもあるとの報告もあります。
子宮頸がんになるのは1万人に132人、ワクチン接種後に重篤な症状を発症した人は1万人あたり5人とされています(※5)。子宮頸がんのワクチンを接種すると、極めて高い確率でがんを予防できるともいわれています。ワクチン接種のメリットとデメリットをしっかり確認し、疑問がある場合は医師とよく相談しながら接種を検討すると良いでしょう。
マザーキラーに負けない予防対策をしよう

子宮頸がんはマザーキラーと呼ばれるほど、ママにとって身近な病気ともいえます。子どもの成長を見守るためにもママは定期的に子宮頸がん検診を受け、健康に過ごせるよう対策していけると良いですね。感染したとしても免疫がしっかりと働くよう普段から規則正しい生活を心がけ、体調を整えておくことも心がけてみてください。
普段から不正出血や下腹部の痛みなどの症状がある場合は、子宮頸がん検診を待たず必ず産婦人科を受診することも大切ですよ。
また、特に女の子を持つママは、子どものHPV感染予防について情報を集めておいてはいかがでしょうか。2021年には9価ワクチンのシルガード9が承認されました。2020年にはHPVワクチンの任意接種が男性にも拡大しています。これから出てくる新しい情報にも注意し、情報を正しく理解しながら対応を考えていけると良いですね。
※この記事は2021年10月時点の情報をもとに作成しています。掲載した時点以降に情報が変更される場合がありますので、あらかじめご了承ください。