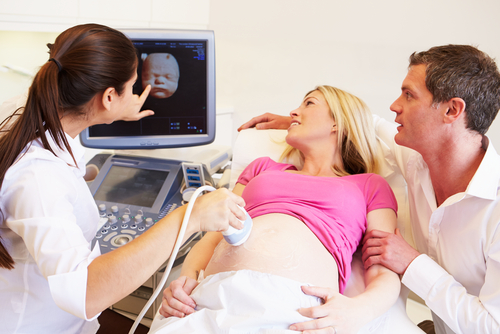
【産婦人科医監修】妊婦健診の腹部エコーはいつから?心拍確認は何週?毛の処理・服装・夫の付き添いについて
妊婦健診で行われるエコー検査は、経腟エコーとお腹の上から装置をあてる腹部エコー(経腹エコー)があります。経腟エコーはおもに妊娠初期に使われますが、腹部エコーはいつから行われるのでしょうか。切り替えの時期と、腹部エコーでわかること、服装や家族が付き添う際の注意点など、腹部エコーのポイントについて解説します。
本ページはプロモーションが含まれています
この記事の監修

目次
腹部エコー(経腹エコー)とは?経腟エコーとの違いは?
腹部エコー
腹部エコーは、超音波診断装置を用いて行うお腹のエコー検査のことです。経腹エコーとも呼ばれ、お腹の上から超音波を発信する「プローブ」というセンサーをあてて検査します。
プローブから発信された超音波は、臓器や血管にあたると跳ね返ります。跳ね返ってきた超音波をプロープが再び探知したものが、モニターに画像として映し出されます。腹部エコーは羊水量なども計測でき、妊娠中期以降の検査で用いられます。
経腟エコーと異なり、内診台に上がったり下着を脱いだりする必要がなく、ベッドの上で横になって検査が行われます。
経腟エコー
経腟エコーは、細長いプローブを腟内に挿入して行います。経腟エコーでは、子宮の形状や病気の有無、卵巣との位置関係などがわかるため、妊娠初期に妊娠継続のために必要な情報が集められます。
おもに妊娠初期の妊婦健診で使われますが、妊娠中期以降でも胎盤や子宮頸管の状態を確認するために用いられることがあります。また、経腟エコーで産婦人科系の別の病気が見つかった場合、より詳しい検査が行われることがあります。
妊婦健診の腹部エコーはいつから?

妊娠初期は基本的に経腟エコー
妊娠初期のエコー検査は経腟エコーで行われます。これは、腹部エコーよりも経腟エコーのほうが子宮に近い位置で検査が可能なためです。正確な情報を得やすいので、妊娠の判定から妊娠初期にかけての妊婦健診は経腟エコーが使われます。
尿検査や血液検査で陽性反応が出ているのに胎嚢(たいのう)が確認できない場合や、胎嚢の中に胎児が見えにくいときは、正しい妊娠週数が出せません。また、異所性妊娠(子宮外妊娠)の可能性もあります。この場合、妊娠週数の診断がつくまでは経腟エコーで検査します。
なお、妊娠中期以降にも内診があり、このタイミングに合わせて経腟エコーが行われます。
胎児がある程度成長したら腹部エコー
経腟エコーから腹部エコーに切り替わるタイミングは、産婦人科ごとの方針によって異なります。一般的な産婦人科では妊娠中期を目安に腹部エコーに切り替えることが多いようです。
ただし、胎児が大きくなると経腟エコーのサイズに収まらなくなるので、赤ちゃんの成長に応じて妊娠9~10週頃に腹部エコーに切り替わることもあります。
多くの場合、妊娠11~12週頃までには腹部エコーが開始されます。切り替えのタイミングが遅いときやいつ切り替わるのか気になるときは、医師に「腹部エコー(経腹エコー)はいつからなのか」を確認してみても良いかもしれません。
初診から腹部エコーをする場合もある
妊娠週数や胎嚢のサイズ、病院が導入している機械の性能によっては、初診から腹部エコーをする場合もあります。生理開始予定日を大幅に過ぎてから病院に行くときは、腹部エコーをする場合を想定し、上下が分かれた洋服を着ていくことをおすすめします。
初診から腹部エコーを行うといっても、経腟エコーをしないわけではありません。妊娠中期以降も必要に応じて経腟エコーや内診を行い、正常な妊娠かどうか確認していきます。気になることがあれば遠慮なく医師に相談してみましょう。
腹部エコーでの心拍確認は何週頃?

正常な妊娠において、腹部エコーで胎児の心拍が確認できるのは妊娠8週以降が目安です。経腟エコーでも妊娠5~6週頃から心拍が確認できることがありますが、妊娠初期の段階では妊娠週数が間違っていたり、心拍確認後の流産の可能性が16~36%の確率で残されていたりするため、今後の経過を見るには腹部エコーによる心拍確認が重要になります。
妊娠が順調に進めば、妊娠12週頃に胎児の心音も確認できるようになります。病院や先生によっては、妊婦健診で胎児の心音を聞かせてもらえることもあるようです。
妊婦健診の腹部エコーでわかること

赤ちゃんの発育
経腟エコーから腹部エコーに切り替わる妊娠9~10週頃には、赤ちゃんの身長は約9cm、体重は20gほどに成長しています。腹部エコーで赤ちゃんの身体の各部位を計測し、前回の健診からどの程度発育しているか、平均値との差はどれくらいかなどを比較していきます。
赤ちゃんの発育でいちばんの目安となるのは、胎児頭部からお尻までの大きさを示す頭殿長(CRL)です。腹部エコーでは、頭やお腹の幅、足の長さなどの計測が可能で、これらの数値から発育状況を観察しています。
赤ちゃんの形態
腹部エコーに切り替わる時期には、赤ちゃんの内臓や手足が発達しています。妊娠9週頃になると羊水量も増えてくるため、子宮の中で回転したり手足を動かしたりする胎児の様子が確認できることがありますよ。
腹部エコーでは、赤ちゃんの頭部、胸部、腹部、胎児付属物を確認していきます。頭部では顔面や頭蓋内構造を調べます。胸部では、心臓の位置や肺の異常について検査します。
腹部にある胃、腎臓、腸管、膀胱の発達も確認する項目のひとつです。腹壁破裂や羊膜索症候群などの明らかな形態異常があった場合は、妊娠10~14週頃の腹部エコーで確認されることが多くなります。
妊娠8週頃に見られる臍帯ヘルニアや後頸部浮腫は、妊娠12~14週頃に消失することが多く、注意深く経過を観察することが必要です。
赤ちゃんの性別
赤ちゃんの外性器は妊娠7~8週頃から形成がはじまり、妊娠16週頃に性別がはっきりしてきます。腹部エコーでは、妊娠5~7ヶ月にかけて性別が判明するケースが増えてきます。
男の子なら股間付近に小さな突起物や袋が映ることがあります。女の子では、股の割れ目が三本線やコーヒー豆、葉っぱのように映りますよ。
ただし、腹部エコーは羊水量によって画像の見え方が変わります。また、赤ちゃんの姿勢や向きによっては股部分が見えないこともあり、出産まで性別が判明しないこともあります。
羊水量
腹部エコーでは羊水量も計測できます。羊水量は子宮壁と胎児のあいだにできる「羊水ポケット」を指標に計算します。羊水の成分は、赤ちゃんの尿や「肺胞液(はいほうえき)」が占めています。
羊水量は妊娠週数に応じて変動しますが、平均値よりも羊水量が多かったり少なかったりする場合、早産や前期破水、赤ちゃんの異常が疑われるケースもあるため、腹部エコーで確認していきます。
胎盤や臍帯の状態
胎盤や臍帯は胎児の成長を支える大切な器官で、羊水、卵膜と合わせて「胎児付属物」と呼ばれます。胎盤が完成するのは妊娠16週頃で、腹部エコーでは胎盤の位置、厚み、出血の有無などが確認できます。
また、腹部エコーでは臍帯が胎児に巻き付いている「臍帯巻絡(さいたいけんらく)」など、臍帯の状態やトラブルを診断することが可能です。臍帯巻絡は全分娩の20~25%に見られ、多くはなにごともなく出産にいたります。巻き付く回数が多い場合は、慎重な管理のもと分娩が行われます。
妊婦健診の腹部エコーだけではわからないこと
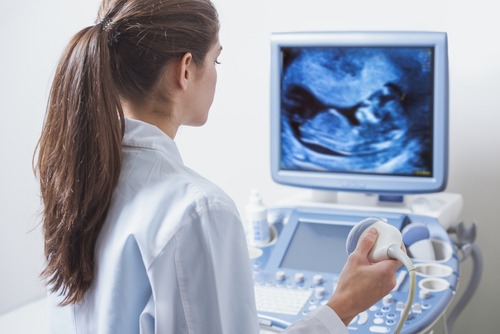
子宮頸管長
子宮頸管長の計測は、おもに経腟エコーが用いられます。妊娠中期までは腹部エコーでも子宮頸管を観察することができますが、正確な計測はできません。
子宮頸管長は早産や切迫早産の原因のひとつである「子宮頸管無力症」の診断に役立つため、妊娠20週前後に複数回計測することが望ましいとされています(※1)。
染色体や遺伝子の異常
腹部エコーでは、ダウン症(21トリソミー)の所見でもある後頸部浮腫や鼻骨低形成などを確認できるため、一部の染色体や遺伝子異常の診断には有効です。しかし、ダウン症を含め、すべての異常が把握できるわけではありません。
また、腹部エコーでダウン症の所見がみとめられたとしても、確定診断にはさらに詳細な検査が必要です。
臓器の発達状況
腹部エコーは臓器に当たった超音波が跳ね返ってくる仕組みを使い、お腹の中の様子をとらえます。心臓が動く様子や、内臓の容積などを確認することができますが、発達がどの段階にあるのかまでは判定できません。
医師は羊水量や胎児の発育状況、胎盤機能の状態など、腹部エコーで得られた情報を総合的に判断し、臓器の発達状況をある程度の予測をたて診断をすすめていきます。
障害や先天性の病気
近年の腹部エコーは性能がアップし、より詳しい画像データを取得することが可能となりました。そのため以前と比べ、水腎症といった先天性の病気が発見されるケースも増えてきています。
しかし、腹部エコーはプローブをあてる角度や赤ちゃんの向きなどによって、検査時の条件が異なること、対象となる赤ちゃんはとても小さく、正確な情報が得られない場合もあることから、赤ちゃんの状態を正確に把握するには限界があるのも事実です。
出産してから、病気や障害がはじめて判明したり、産後しばらくたってから障害が発見されたりするケースもあります。
妊婦健診の腹部エコー画像の見方

エコー写真ではたくさんのアルファベットや数字が並びますね。それぞれどのような意味があるのでしょうか。まず確認したいのは撮影日です。西暦と日時で表示されます。その日が妊娠何週にあたるのかは「GA」であらわされます。4w5dであれば、4週5日となります。
妊娠初期の胎嚢の大きさは「GS」、妊娠3ヶ月頃の胎児の頭の先からお尻までの大きさは「CRL(頭殿長)」で示されます。毎回の妊婦健診では、「BPD(児頭大横径)」「APTD(腹部前後径)」「TTD(腹部横径)」「FL(大腿骨長)」「EFW(胎児推定体重)」「AxT(腹部断面積)」をおもに計測します。
産婦人科で使用している装置によって、それぞれの計測値の下にGAが表記されることがあります。これは、計測された値がどの在胎日数に相当する数値なのかをあらわしています。この数値と実際の在胎日数を比較して、妊娠の経過を評価します。
腹部エコーで子宮や卵巣の病気はわかる?

通常、子宮筋腫や卵巣腫瘍が疑われる場合、精度の高い経腟エコーを用います。しかし、性経験のない処女の場合や定期健診の際には、腹部エコーのみの診察となることもあります。
卵巣腫瘍は早期発見が望ましい病気です。健やかな生活を送るためにも、腹部エコーによる検査を定期的に受けるようにしたいですね。
腹部エコーを受けるときの注意点

服装
腹部エコーは内診台ではなく、ベッドに横になった状態で検査を実施します。お腹の上にプローブを滑らせるようにして検査するため、お腹を大きく出せる服装が良いでしょう。
ワンピースやサロペットのように上下つながった洋服ではなく、上半身と下半身が分かれたタイプの洋服のほうがスムーズに検査できます。
毛の処理
妊娠するとホルモンの影響で毛の量が変わります。肌の調子も変化するため、ムダ毛の処理が追い付かないと気にする妊婦さんも多いようです。しかし、産婦人科でムダ毛処理を推奨するようなことはありません。お腹の毛もアンダーヘアも、いつも通りにしておけば大丈夫ですよ。
排尿
エコー検査は水分の影響を受け、経腟エコーでは尿をためていると見えにくいといわれています。逆に腹部エコーの場合は膀胱に尿がたまっていると見やすいといわれていますが、妊娠中は腹部エコー前に尿を我慢する必要はありません。
妊婦健診で尿検査を済ませたら、できるだけ排尿をしてから診察に臨むようにしましょう。
便秘
妊娠中は腸のはたらきが低下するため、便秘になりやすい傾向があります。便秘でも腹部エコーは通常通り受けられますが、まれに便やガスが邪魔をして赤ちゃんが見えづらくなることがあるようです。
便秘はママの適切な栄養摂取にも影響してくるため、便秘がひどい場合は医師に薬を処方してもらうと良いでしょう。
脂肪
腹部エコーの画像は脂肪が少ない人に比べ、脂肪が多い人のほうがぼやけた印象の画像になります。しかし、エコー検査に支障が出る程度ではありません。肥満か痩せかのバロメーターはBMIで判断されるため、画像の見え方と脂肪の付き方、肥満はイコールではありませんよ。
肥満に関しては、血液検査や尿検査などの数値的な内容を医師が判断して、適切な指導が行われます。
夫の付き添い
夫や家族の付き添いが可能かどうかは、病院により判断が異なります。医師から「旦那さんも一緒にどうぞ」と声を掛けられる場合もありますが、夫の付き添いを希望するときは、あらかじめ確認しておくと良いでしょう。また、経腟エコーや内診を行うときは夫に席を外してもらうなどの配慮があると良いかもしれません。
定期的な腹部エコーで健やかなお産を目指そう
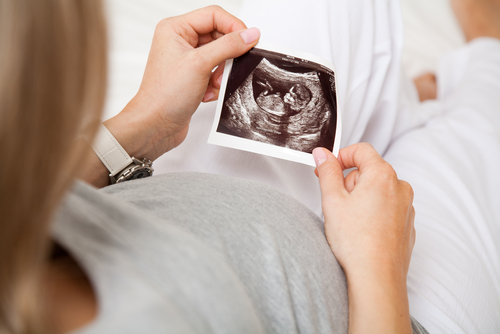
腹部エコーは赤ちゃんの様子を目で見て確認することができるため、妊婦健診が待ち遠しいと思うママは多いのではないでしょうか。お腹の中でくつろいだり元気に過ごしたりする様子をみると、愛情もよりいっそう深まることでしょう。
このように腹部エコーはママが赤ちゃんの様子を知る手掛かりになりますが、医師は胎児や妊娠の経過に異常がないか、腹部エコーの画像を通じて細かくチェックしています。
しかし、腹部エコーは羊水量や赤ちゃんの向きなどの影響を受けるため、1回の検査では必要な情報が得られないことがあります。なにか気になる所見が見つかっても、期間を置いて複数回検査しなければ確定的な診断は難しいものです。
定期的に妊娠の経過を追うことが、安全なお産につながります。健やかな妊娠の継続のためにも、妊婦健診は決められた頻度で定期的に受けるようにしたいですね。
※この記事は2024年2月時点の情報をもとに作成しています。掲載した時点以降に情報が変更される場合がありますので、あらかじめご了承ください。